Na bardzo wczesnym etapie pandemii zgromadzono dowody, że stosowanie sekwencjonowanych leków wielolekowych (SMDT) pod nadzorem lekarza było korzystne, a niektóre leki były bezpieczne i skuteczne. Odnosimy się do leków o zmienionym przeznaczeniu, które zostały zatwierdzone przez organy regulacyjne i są stosowane w niektórych przypadkach od dziesięcioleci w przypadku innych chorób.
Mamy obszernie napisane i opublikowane algorytmy i protokoły leczenia, a także dowody na korzyści z wczesnego leczenia ambulatoryjnego (ambulatoryjnego) wirusa SARS-CoV-2 i wynikającej z niego choroby COVID-19 (1, 2, 3, 4, 5, 6). Przy wysoce ukierunkowanych i SMDT schematach obejmujących wczesne zastosowanie leków przeciwwirusowych w połączeniu z kortykosteroidami i lekami przeciwpłytkowymi/przeciwzakrzepowymi/przeciwzakrzepowymi, ryzyko hospitalizacji jest znacznie zmniejszone, aż o 85 do 90%, a ryzyko śmierci jest eliminowana w przypadku pacjentów wysokiego ryzyka i młodszych osób z ciężkimi objawami.
COVID-19 przedstawia się jako łagodny stan grypopodobny (objawy bezobjawowe lub łagodne) lub poważniejsza choroba u osób z grupy wysokiego ryzyka. Niewielka część osób zakażonych wirusem COVID przechodzi do poważniejszej choroby (zazwyczaj osoby starsze z chorobami podstawowymi, otyli lub młodsi z podstawowymi chorobami/czynnikami ryzyka). Złożona i wielowymiarowa patofizjologia zagrażającej życiu choroby COVID-19, w tym uszkodzenia narządów, w których pośredniczą wirusy, burza cytokin i zakrzepica, gwarantuje wczesne interwencje w celu zajęcia się wszystkimi składnikami choroby.
Krótko mówiąc, choroba obejmuje trzy fazy 1) początkową fazę replikacji wirusa, w której wirus przejmuje mechanizm metaboliczny komórek, który następnie zaczyna syntetyzować nowe cząsteczki wirusa ii) bardziej zaawansowaną fazę zapalną, hiper-rozregulowaną, immunomodulacyjną, florydowego zapalenia płuc dzięki czemu następuje burza cytokin i problematyczna wymiana gazowa znana jako zespół ostrej niewydolności oddechowej; ARDS. ARDS jest ogólnie przyczyną większości zgonów przypisywanych COVID-19; oraz iii) faza zakrzepowego krzepnięcia krwi, w której mikroskrzepliny rozwijają się w płucach iw układzie naczyniowym, prowadząc do katastrofalnych powikłań, w tym głębokiej hipoksemii, udaru i zawału serca.
Idealną sytuacją jest zatrzymanie wirusa w początkowej fazie, gdy objawy właśnie się pojawiły, gdy pacjent nadal znajduje się w domu lub placówce rozszerzonej opieki. Celem jest zapobieganie hospitalizacji i śmierci.
W krajach, w których istnieje i była niechęć do wczesnego leczenia zakażonych i objawowych osób wysokiego ryzyka, ten terapeutyczny nihilizm skutkował eskalacją objawów, opóźnioną opieką szpitalną i śmiercią. Na szczęście szybkie i wczesne rozpoczęcie SMDT jest szeroko i obecnie dostępnym rozwiązaniem, które powstrzyma falę hospitalizacji i zgonów.
Choroby wirusowe, takie jak COVID-19, o złożonej patofizjologii, nie reagują na jeden lek, ale wymagają podejścia wielolekowego. Musimy uderzyć w wirusa wieloma lekami. To wielokierunkowe podejście terapeutyczne obejmuje 1) adiuwantowe suplementy diety; 2) skojarzona wewnątrzkomórkowa terapia przeciwzakaźna (leki przeciwwirusowe i antybiotyki); 3) kortykosteroidy wziewne/doustne i kolchicyna; 4) środki przeciwpłytkowe/antykoagulanty; 5) opieka wspomagająca, w tym suplementacja tlenem, monitorowanie i telemedycyna.
Randomizowane badania nad indywidualnymi, nowatorskimi terapiami doustnymi nie dostarczyły skutecznych narzędzi. Jak dotąd żadna pojedyncza opcja terapeutyczna nie była odpowiednia, ale w praktyce klinicznej z powodzeniem stosowano kombinacje. Leczący lekarze, którzy byli odważni i odważni, uważali, że pilne jest uniwersalne zastosowanie podejścia SMDT, aby przynieść korzyści dużej liczbie pacjentów z ostrym COVID-19, zmniejszając ich intensywność i czas trwania objawów oraz ratując ich przed hospitalizacją i śmiercią. Kluczem do sukcesu jest zastosowanie wczesnego leczenia, gdy tylko pojawią się objawy, gdy wirus znajduje się we wczesnej fazie replikacji.
Ta krótka kompilacja (Tabela 1 i Ryciny 1 i 2) opisuje pobieżne podsumowanie z bezpośrednimi linkami URL do leków, które wykazały pewien stopień skuteczności w przypadku zakażenia wirusem COVID-19 w dowolnej z jego odmian, w tym Delta i Omicron.
Podczas gdy kryzys COVID-19 dobiega końca, a Omicron oferuje rampę do wyjścia, warianty, w tym wariant Delta i Omicron, nadal istnieją i będą nadal istnieć. Dlatego uważaliśmy, że opinia publiczna (a zwłaszcza osoby o wysokim ryzyku) powinna być świadoma znanych możliwości leczenia. Chociaż większość ludzi, a zwłaszcza młodych osób i dzieci, jest rzeczywiście narażona na bardzo niskie ryzyko zachorowania, zwłaszcza w przypadku bardzo łagodnego, prawie „zwykle przeziębionego” wariantu Omicron, niniejsze wskazówki dotyczące wczesnego leczenia stanowią ważne źródło, które w razie potrzeby może uratować życie.
Ten kawałek obejmuje:
- Iwermektyna
- Doksycyklina
- Witamina D
- Cynk
- Kolchicyna
- Bromheksyna
- Budezonid
- Deksametazon
- Przeciwciała monoklonalne
- Kwercetyna
- Fluwoksamina
- Prednizon
- Azytronmycyna
- Hydroksychlorochiny
Pomocne w tym artykule są
- Dr Paul E. Alexander, mgr, PhD (PublicHealth.news; TheUNITYProject)
- Dr Harvey Risch, MD, PhD (Yale School of Public Health)
- dr Howard Tenenbaum (Wydział Medyczny, University of Toronto)
- Dr Ramin Oskoui, MD (Foxhall Cardiology, Waszyngton)
- Dr Peter McCullough, MD (Fundacja Prawda dla Zdrowia (TFH)), Teksas
- Dr Parvez Dara, MD (konsultant, hematolog medyczny i onkolog)
- mgr Erik Sass (redaktor w Economic Standard)
Tabela 1: Dowody dotyczące wczesnego leczenia COVID
| Nauka # | Autor, tytuł badania, url link PDF, dominujące podsumowanie wyników na korzyść tego leku w arsenale wczesnego leczenia |
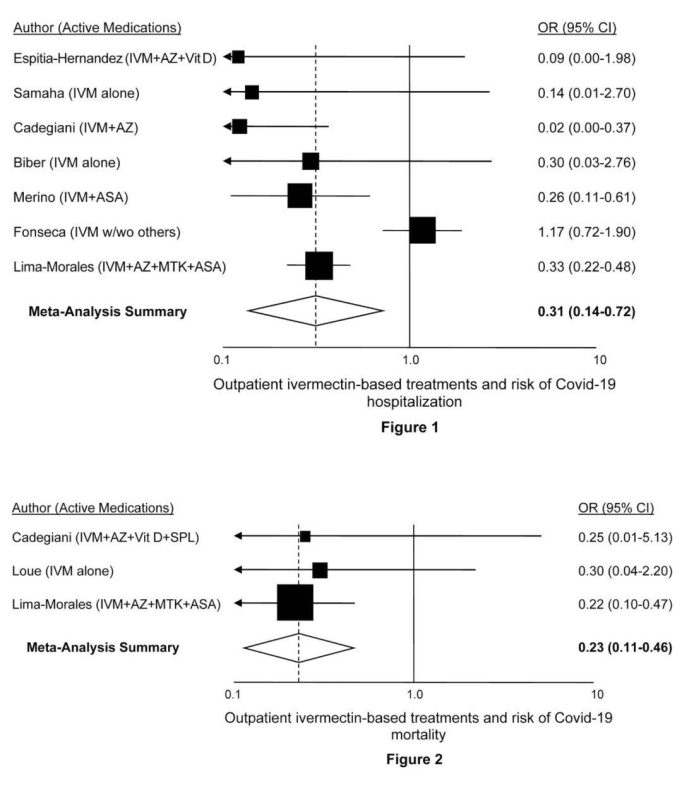
| Nazwa terapeuty: IWERMEKTYNA (Patrz Ryc. 1 i uwaga na temat iwermektyny w leczeniu szpitalnym, a także wskazówki dla lekarzy, proszę kliknij tutaj.) | |
| 1) | Espitia-Hernandez G et al. „Wpływ terapii skojarzonej iwermektyną, azytromycyną i cholekalcyferolem na pacjentów zakażonych COVID-19: badanie sprawdzające koncepcję”. Badania Biomedyczne 2020; 31 (5): 129-133Pobierz PDFPodsumowanie: Pacjenci spełniający kryteria włączenia zostali zaproszeni do przyjmowania iwermektyny (6 mg raz dziennie w dniu 0,1,7 i 8) plus azytromycyny (500 mg raz dziennie przez 4 dni) plus cholekalcyferol (4000 UI dwa razy dziennie przez 30 dni). Wynik leczenia oceniano od 10 dnia od pierwszego dnia przyjmowania leku. Wskaźnik powrotu do zdrowia u 28 pacjentów, którzy otrzymali terapię skojarzoną, wyniósł 100%, średni czas trwania leczenia objawowego wynosił 3.6 dnia, a negatywna reakcja PCR została potwierdzona w dniu 10. |
| 2) | Samaha Ali i in. „Wpływ pojedynczej dawki iwermektyny na wyniki wirusowe i kliniczne u bezobjawowych pacjentów zakażonych SARS-CoV-2: pilotażowe badanie kliniczne w Libanie”. Wirusy 2021 26 maja;13(6):989. Doi: 10.3390/v13060989Do pobrania PDFPodsumowanie: Przeprowadzono randomizowane, kontrolowane badanie na 100 bezobjawowych Libańczykach, u których wynik testu na SARS-CoV2 był dodatni. Pięćdziesięciu pacjentów otrzymało standardowe leczenie profilaktyczne, głównie suplementy, a grupa eksperymentalna otrzymywała pojedynczą dawkę w zależności od masy ciała iwermektyny, oprócz tych samych suplementów, które otrzymywała grupa kontrolna. 72 godziny po rozpoczęciu reżimu wzrost wartości Ct był dramatycznie wyższy w grupie iwermektyny niż w grupie kontrolnej. Dodatkowo więcej osób w grupie kontrolnej rozwinęło objawy kliniczne: trzy osoby (6%) wymagały hospitalizacji, w porównaniu z 0% w grupie iwermektyny. |
| 3) | Cadegiani, FA i in. „Wczesna terapia COVID-19 z azytromycyną plus nitazoksanidem, iwermektyną lub hydroksychlorochiną w warunkach ambulatoryjnych znacznie zmniejszyła objawy w porównaniu ze znanymi wynikami u nieleczonych pacjentów”. Nowe mikroby i nowe infekcje, 7 lipca 2021 r. Doi: 10.1016/j.nmni.2021.100915Do pobrania PDFPodsumowanie: W porównaniu z CG1 i CG2, AG wykazał zmniejszenie wydalania wirusa o 31.5 do 36.5% (p < 0.0001), o 70 do 85% i 70 do 73% w czasie trwania objawów klinicznych COVID-19… Na każde 1,000 potwierdzonych przypadków COVID-19, co najmniej 140 pacjentów nie zostało hospitalizowanych (p < 0.0001), 50 z wentylacji mechanicznej i pięć zgonów. |
| 4) | Biber A i in. „Korzystny wynik w zakresie wiremii i żywotności hodowli przy użyciu iwermektyny we wczesnym leczeniu niehospitalizowanych pacjentów z łagodnym COVID-19 – podwójnie ślepa, randomizowana, kontrolowana placebo próba”. medRxiv, 31 maja 2021 r. Doi: 10.1101/2021.05.31.21258081Do pobrania PDFPodsumowanie: W badaniu z podwójnie ślepą próbą porównano pacjentów otrzymujących iwermektynę w dawce 0 mg/kg przez 2 dni z placebo u niehospitalizowanych pacjentów z COVID-3… Pierwszorzędowym punktem końcowym było zmniejszenie miana wirusa w szóstym dniu (trzeci dzień po zakończeniu leczenia), co odzwierciedla poziom Ct >19 (poziom niezakaźny)… W dniu 6. 30 z 6 (34%) pacjentów w ramieniu iwermektyny osiągnęło punkt końcowy, w porównaniu z 47/72 (21%) w ramieniu placebo … Hodowle w dniach od 42 do 50 były pozytywne w 2/6 (3%) próbek iwermektyny w porównaniu z 23/13.0 (14%) w grupie placebo (p=29). |
| 5) | Merino J i in. „Iwermektyna i szanse na hospitalizację z powodu COVID-19: dowody z quasi-eksperymentalnej analizy opartej na interwencji publicznej w Mexico City”. SocArXiv, 3 maja 2021 r. Doi: 10.31235/osf.io/r93g4Do pobrania PDFPodsumowanie: „Oszacowaliśmy modele regresji logistycznej z dopasowanymi obserwacjami dostosowanymi według wieku, płci, ciężkości COVID i chorób współistniejących. Stwierdziliśmy znaczne zmniejszenie liczby hospitalizacji wśród pacjentów, którzy otrzymali zestaw medyczny na bazie iwermektyny; zakres efektu to 52% – 76% w zależności od specyfikacji modelu.” |
| 6) | Fonseca SNS i in. „Ryzyko hospitalizacji pacjentów ambulatoryjnych z Covid-19 leczonych różnymi schematami leczenia w Brazylii: analiza porównawcza”. Travel Med Infect Dis. 2020 listopad-grudzień; 38. Doi: 10.1016 / j.tmaid.2020.101906Do pobrania PDFPodsumowanie: „Zastosowanie hydroksychlorochiny (HCQ), prednizonu lub obu tych leków znacznie zmniejszyło ryzyko hospitalizacji o 50-60%. Iwermektyna, azytromycyna i oseltamiwir nie zmniejszyły znacząco dalszego ryzyka”. |
| 7) | Lima-Morales R i in. „Skuteczność terapii wielolekowej składającej się z iwermektyny, azytromycyny, montelukastu i kwasu acetylosalicylowego w zapobieganiu hospitalizacji i śmierci wśród ambulatoryjnych przypadków COVID-19 w Tlaxcala w Meksyku”. Int J Infect Dis. 2021 kwi; 105: 598-605. Doi: 10.1016/j.ijid.2021.02.014Do pobrania PDFPodsumowanie: „Przeprowadzono badanie porównawcze skuteczności wśród 768 potwierdzonych przypadków SARS-CoV-2 w wieku 18-80 lat, które otrzymały opiekę ambulatoryjną… Łącznie 481 przypadków otrzymało terapię TNR4, a 287 otrzymało inne leczenie (grupa porównawcza). Prawie 85% przypadków, które otrzymały TNR4 wyzdrowiało w ciągu 14 dni w porównaniu z 59% w grupie porównawczej. Prawdopodobieństwo wyzdrowienia w ciągu 14 dni było 3.4 razy większe w grupie TNR4 niż w grupie porównawczej. Pacjenci leczeni TNR4 mieli odpowiednio 75% i 81% mniejsze ryzyko hospitalizacji lub zgonu w porównaniu z grupą porównawczą”. |
| 8) | Loué P i in. „Iwermektyna i COVID-19 w domu opieki: opis przypadku”. J Infect Dis Epidemiol. 17 kwietnia 2021; 7:4, 202. Doi: 10.23937 / 2474-3658 / 1510202Do pobrania PDFPodsumowanie: „Spośród 25 pacjentów z dodatnim wynikiem PCR, 10 zdecydowało się na leczenie IVM (grupa 1), a 15 zdecydowało się nie przyjmować IVM (grupa 2). Pacjenci z grupy 1 otrzymywali pojedynczą dawkę 200 mikrogramów/kg masy ciała… Śmiertelność wystąpiła u 1 pacjenta w grupie 1 i 5 w grupie 2 (p = 0.34).” |
| Nazwa terapeuty: DOKSYCYKLINA | |
| 1) | Hashim H i in. „Kontrolowane randomizowane badanie kliniczne dotyczące stosowania iwermektyny z doksycykliną w leczeniu pacjentów z COVID-19 w Bagdadzie w Iraku”. medRxiv, 27 października 2020 r. Doi: 10.1101/2020.10.26.20219345Do pobrania PDFPodsumowanie: Randomizowane kontrolowane badanie na 70 pacjentach z COVID-19 (48 łagodnych, umiarkowanych, 11 ciężkich i 11 krytycznych) leczonych 200ug/kg PO iwermektyny dziennie przez 2-3 dni wraz z 100 mg doksycykliny PO dwa razy dziennie przez 5 -10 dni plus terapia standardowa; drugie ramię to 70 pacjentów z COVID-19 (48 łagodnych, umiarkowanych i 22 ciężkich i zero krytycznych) leczonych standardową terapią… wśród wszystkich pacjentów i wśród pacjentów z ciężką postacią, 3/70 (4.28%) i 1/11 (9%), odpowiednio rozwinęła się do bardziej zaawansowanego stadium choroby w grupie iwermektyny-doksycykliny w porównaniu z 7/70 (10%) i 7/22 (31.81%), odpowiednio w grupie kontrolnej. |
| 2) | Yates P i in. „Leczenie doksycykliną pacjentów wysokiego ryzyka z dodatnim wynikiem COVID-19 ze współistniejącą chorobą płuc”. Postępy terapeutyczne w chorobach układu oddechowego. Styczeń 2020. Doi: 10.1177/1753466620951053Do pobrania PDFPodsumowanie: Studium przypadku czterech pacjentów wysokiego ryzyka, objawowych COVID-19, którzy wykazali szybką poprawę po leczeniu doksycykliną. |
| 3) | Ahmad I i in. „Doksycyklina i hydroksychlorochina jako leczenie pacjentów wysokiego ryzyka COVID-19: doświadczenie z serii przypadków 54 pacjentów w placówkach opieki długoterminowej”. medRxiv, 22 maja 2020 r. Doi: 10.1101/2020.05.18.20066902Do pobrania PDFPodsumowanie: Serię 54 pacjentów wysokiego ryzyka, u których wystąpił nagły początek gorączki, kaszlu i duszności (SOB) i zdiagnozowano lub przypuszczano, że mają COVID-19, rozpoczęto od kombinacji DOXY-HCQ i 85 % (n=46) pacjentów wykazało poprawę kliniczną zdefiniowaną jako: ustąpienie gorączki i SOB lub powrót do stanu wyjściowego, jeśli pacjenci są zależni od respiratora. Łącznie 11% (n=6) pacjentów zostało przeniesionych do szpitali ostrej opieki z powodu pogorszenia stanu klinicznego, a 6% (n=3) pacjentów zmarło w placówkach. Naiwne pośrednie porównanie sugeruje, że dane te były znacznie lepszymi wynikami niż dane zgłoszone w MMWR dla porównywalnych obiektów. |
| 4) | Gendrot M i in. „Aktywność przeciwwirusowa in vitro doksycykliny przeciwko SARS-CoV-2”. Cząsteczki, 2020, 25(21), 5064; Doi: 10.3390 / cząsteczki25215064Do pobrania PDFPodsumowanie: Doksycyklina wykazała aktywność in vitro na komórkach Vero E6 zakażonych klinicznie wyizolowanym szczepem SARS-CoV-2 (IHUMI-3) o medianie stężenia efektywnego (EC50) 4.5 ± 2.9 µM, zgodnym z wychwytem doustnym i podaniem dożylnym. Doksycyklina oddziaływała zarówno przy wejściu SARS-CoV-2, jak i replikacji po wejściu wirusa. Oprócz działania przeciwwirusowego in vitro przeciwko SARS-CoV-2, doksycyklina ma działanie przeciwzapalne poprzez zmniejszenie ekspresji różnych cytokin prozapalnych i może zapobiegać koinfekcjom i nadkażeniom dzięki szerokiemu spektrum działania przeciwdrobnoustrojowego. |
| 5) | Meybodi ZA i in. „Skuteczność i bezpieczeństwo Doksycyklina w leczeniu pacjentów z dodatnim wynikiem COVID-19: pilotażowe badanie kliniczne”. Pakistan Journal of Medical and Health Sciences, czerwiec 2021; 15(1): 610-614. Doi: 10.21203 / rs.3.rs-141875 / v3Do pobrania PDFPodsumowanie: Pacjenci, którzy spełnili kryteria włączenia, otrzymywali doksycyklinę w dawce 100 mg co 12 godzin przez siedem dni, a następnie byli oceniani w dniu wyjściowym. W 3, 7 i 14 dniu po przyjęciu na kaszel, duszność, gorączkę i saturację. Ustalenie: Spośród 21 pacjentów 11 pacjentów było mężczyznami, a 2 kobiet. Kaszel, duszność, temperatura i poziom OXNUMX poprawiły się zarówno u pacjentów ambulatoryjnych, jak i hospitalizowanych w porównaniu z wartościami wyjściowymi. |
| Nazwa terapeuty: WITAMINA D | |
| 1) | Kaufman H i in. „Wskaźniki dodatniości SARS-CoV-2 związane z krążącymi poziomami 25-hydroksywitaminy D”. PLOS One, 17 września 2020 r. Doi: 10.1371 / journal.pone.0239252Do pobrania PDFPodsumowanie: Retrospektywna analiza obserwacyjna w celu ustalenia, czy poziomy krążącej 25-hydroksywitaminy D (25(OH)D) są związane z odsetkami dodatnich wyników ciężkiej ostrej choroby układu oddechowego 2 (SARS-CoV-2). Łącznie włączono 191,779 pacjentów, mediana wieku 54 lata, 68% kobiet. Wskaźnik SARS-CoV-2 był wyższy u 39,190 25 pacjentów z „niedoborem” wartości 20(OH)D (<12.5 ng/ml) (95%, 12.2% CI 12.8–27,870%) niż u 30 34 pacjentów z „ odpowiednie” (8.1–95 ng/ml) (7.8%, 8.4% CI 12,321–55%) oraz 5.9 95 pacjentów z wartościami ≥5.5 ng/ml (6.4%, XNUMX% CI XNUMX–XNUMX%). |
| 2) | Izrael A i in. „Związek między niedoborem witaminy D a Covid-19 w dużej populacji”. medRxiv, 7 września 2020 r. Doi: 10.1101/2020.09.04.20188268Do pobrania PDFPodsumowanie: Badanie populacyjne mające na celu ocenę związku między występowaniem niedoboru witaminy D a występowaniem COVID-19. Dopasowano 52,405 524,050 zakażonych pacjentów z 4 19 kontrolnymi osobami tej samej płci, wieku, regionu geograficznego i wykorzystano warunkową regresję logistyczną, aby ocenić związek między początkowymi poziomami witaminy D, przyjmowaniem suplementów witaminy D w ciągu ostatnich 19 miesięcy i dodatnim wynikiem COVID-19. Znaleziono wysoce istotną korelację między występowaniem niedoboru witaminy D a występowaniem COVID-19 oraz między stosunkiem kobiet do mężczyzn w przypadku ciężkiego niedoboru witaminy D a stosunkiem kobiet do mężczyzn w przypadku COVID-4. W dopasowanej kohorcie stwierdzono istotny związek między niskim poziomem witaminy D a ryzykiem COVID-XNUMX, z najwyższym ryzykiem obserwowanym w przypadku ciężkiego niedoboru witaminy D. Istotny efekt ochronny zaobserwowano u członków, którzy nabyli płynne preparaty witaminy D (krople) w ciągu ostatnich XNUMX miesięcy. |
| 3) | Katz J. „Zwiększone ryzyko COVID-19 u pacjentów z niedoborem witaminy D”. Odżywianie, kwiecień 2021; 84:111106. Doi: 10.1016 / j.nut.2020.111106Do pobrania PDFPodsumowanie: Pacjenci z niedoborem witaminy D mieli 4.6 razy większe prawdopodobieństwo pozytywnego wyniku COVID-19 (wskazanego przez kod diagnostyczny ICD-10 COVID19) niż pacjenci bez niedoboru (P < 0.001). Ponadto pacjenci z niedoborem witaminy D byli 5 razy bardziej narażeni na zakażenie COVID-19 niż pacjenci bez niedoboru po dostosowaniu do grup wiekowych (OR = 5.155; P < 0.001). |
| 4) | Baktash V i in. „Stan witaminy D i wyniki dla hospitalizowanych starszych pacjentów z COVID-19”. Postgrad Med J. 2021 lipiec;97(1149):442-447. Doi: 10.1136/postgradmedj-2020-138712Do pobrania PDFPodsumowanie: Prospektywne badanie kohortowe między 1 marca a 30 kwietnia 2020 r. mające na celu ocenę znaczenia niedoboru witaminy D u starszych pacjentów z COVID-19. Kohorta składała się z pacjentów w wieku ≥65 lat z objawami zgodnymi z COVID-19 (n=105). W ramieniu COVID-19-dodatnim wykazano niższą medianę stężenia 25(OH)D w surowicy wynoszącą 27 nmol/l (IQR=20-47 nmol/l) w porównaniu z ramieniem bez COVID-19, z medianą poziomu 52 nmol/l (IQR =31.5-71.5 nmol/l) (wartość p=0.0008). Wśród pacjentów z niedoborem witaminy D stwierdzono wyższy szczytowy poziom D-dimerów (1914.00 μgFEU/L vs 1268.00 μgFEU/L) (p=0.034) oraz częstsze występowanie wspomagania NIV i przyjmowania do oddziałów w wysokim stopniu uzależnienia (30.77% vs 9.68%) ( p=0.042). |
| 5) | Martín Giménez VM i in. „Niedobór witaminy D u Afroamerykanów wiąże się z wysokim ryzykiem ciężkiej choroby i śmiertelności spowodowanej przez SARS-CoV-2”. Journal of Human Hypertension tom 35, strony 378-380 (2021). Doi: 10.1038 / s41371-020-00398-zDo pobrania PDFPodsumowanie: Pomimo braku badań określających odpowiedni poziom witaminy D w celu ochrony przed infekcją wirusową, zgadzamy się z Grantem i wsp. i szacujemy, że zakres między 40 a 60 mg/dl a zalecaną dawką do osiągnięcia tego 5000 i 10,000 XNUMX IU/dzień przez kilka tygodni. |
| 6) | Ricci A i in. „Stan krążącego poziomu witaminy D i kliniczne wskaźniki prognostyczne u pacjentów z COVID-19”. Respiratory Research vol 22, Numer artykułu: 76 (2021). Doi: 10.1186/s12931-021-01666-3Do pobrania PDFPodsumowanie: Poziomy witaminy D były niewystarczające u (80%) pacjentów, niewystarczające u (6.5%) i prawidłowe u (13.5%). Pacjenci z bardzo niskim poziomem witaminy D w osoczu mieli bardziej podwyższone wartości D-Dimerów, bardziej podwyższoną liczbę limfocytów B, zmniejszenie liczby limfocytów T CD8+ z niskim współczynnikiem CD4/CD8, bardziej upośledzone wyniki kliniczne (mierzone za pomocą wyników LIPI i SOFA ) i zajęcie klatki piersiowej tomografem komputerowym. Niedobór witaminy D jest związany z upośledzoną odpowiedzią zapalną i większym zaangażowaniem płuc u pacjentów dotkniętych COVID-19. |
| 7) | Lakkireddy M i in. „Wpływ codziennej, doustnej terapii dużymi dawkami witaminy D na markery stanu zapalnego u pacjentów z chorobą COVID 19”. Raporty naukowe tom 11, 20 maja 2021. Doi: 10.1038/s41598-021-90189-4Do pobrania PDFPodsumowanie: Terapeutyczna poprawa poziomu witaminy D do 80–100 ng/ml znacznie zmniejszyła markery stanu zapalnego związane z COVID-19 bez żadnych skutków ubocznych. |
| Nazwa terapeuty: CYNK | |
| 1) | Carlucci P i in. „Siarczan cynku w połączeniu z jonoforem cynku może poprawić wyniki u hospitalizowanych pacjentów z COVID-19”. Journal of Medical Microbiology, 15 września 2020, v 69 numer 10. Doi: 1099/jmm.0.001250Do pobrania PDFStreszczenie: W analizach jednoczynnikowych siarczan cynku zwiększał częstość wypisywania pacjentów do domu, zmniejszał potrzebę wentylacji, przyjmowania na OIT oraz śmiertelność lub przenoszenie do hospicjum pacjentów, którzy nigdy nie zostali przyjęci na OIT. |
| 2) | Dubourg G i in. „Niskie stężenie cynku we krwi u pacjentów ze słabymi wynikami klinicznymi podczas infekcji SARS-CoV-2: czy istnieje potrzeba suplementacji cynkiem u pacjentów z COVID-19?” Journal of Microbiology, Immunology and Infection, 13 lutego 2021 r. 1016/j.jmii.2021.01.012Do pobrania PDFPodsumowanie: Wśród 275 pacjentów z COVID-19 stwierdziliśmy, że mediana poziomu cynku we krwi była znacznie niższa u pacjentów ze słabymi wynikami klinicznymi (N=75) w porównaniu z pacjentami z dobrymi wynikami klinicznymi (N=200) (840 μg/L w porównaniu z 970 μg/L; p<0.0001, co sugeruje, że suplementacja cynkiem może być przydatna u pacjentów z ciężkim COVID-19. |
| 3) | Frontera J i in. „Leczenie cynkiem wiąże się ze zmniejszoną śmiertelnością wewnątrzszpitalną wśród pacjentów z COVID-19: wieloośrodkowe badanie kohortowe”. Choroby zakaźne BMC [preprint]. 26 października 2020 r. Doi: 21203 / rs.3.rs-94509 / v1Do pobrania PDFPodsumowanie: Wśród 3,473 pacjentów (mediana wieku 64 lata, 1947 [56%] mężczyzn, 522 [15%] wentylowanych, 545 [16%] zmarło), 1,006 (29%) otrzymało Zn+jonofor. Zn + jonofor wiązał się z 24% zmniejszeniem ryzyka śmiertelności wewnątrzszpitalnej (12% osób, które otrzymały Zn + jonofor zmarło w porównaniu z 17%, które tego nie zrobiły). |
| 4) | Heller RA i in. „Przewidywanie szans przeżycia w COVID-19 przez cynk, wiek i selenoproteinę P jako złożony biomarker”. Redox Biology, styczeń 2021, v 38. Doi: 1016 / j.redox.2020.101764Do pobrania PDFPodsumowanie: Nasze dane wskazują na głęboki i ostry niedobór cynku u większości pacjentów z COVID-19 po przyjęciu do szpitala. … Wnioskujemy, że status Zn i SELENOP w zakresach referencyjnych wskazuje na wysokie szanse przeżycia w COVID-19 i zakładamy, że skorygowanie diagnostycznie udowodnionego deficytu Se i/lub Zn przez spersonalizowaną suplementację może wspierać rekonwalescencję. |
| 5) | Vogel-Gonzalez M i in. „Niski poziom cynku przy przyjęciu klinicznym wiąże się ze słabymi wynikami w COVID-19”. medRxiv, 11 października 2020 r. Doi: 1101/2020.10.07.20208645Do pobrania PDFPodsumowanie: Osoby z SZC przy przyjęciu <50 µg/dl miały śmiertelność 21%, która była istotnie wyższa w porównaniu ze śmiertelnością 5% u osób z cynkiem przy przyjęciu ≥50 µg/dl; p<0. Nasze badanie pokazuje korelację między poziomem cynku w surowicy a wynikiem COVID-001. Poziom cynku w surowicy niższy niż 19 mcgg/dl przy przyjęciu korelował z gorszą prezentacją kliniczną, dłuższym czasem osiągnięcia stabilności i wyższą śmiertelnością. |
| 6) | Jothimani D i in. „COVID-19: słabe wyniki u pacjentów z niedoborem cynku”. International Journal of Infection Diseases, listopad 2020, v 100: 343-349. Doi: 1016/j.ijid.2020.09.014Do pobrania PDFPodsumowanie: Więcej pacjentów w grupie z niedoborem cynku… wymagało opieki na oddziale intensywnej terapii (7 vs 2, p=0.266) i odnotowanych zgonów (5 vs 0) w porównaniu do pacjentów z normalnym poziomem cynku. |
| 7) | Yasui Y i in. „Analiza czynników predykcyjnych dla krytycznej choroby COVID-19 podczas leczenia – związek między poziomem cynku w surowicy a krytyczną chorobą COVID-19”. International Journal of Infectious Diseases, listopad 2020, v 100: 230-236. Doi: 1016/j.ijid.2020.09.008Do pobrania PDFPodsumowanie: Na podstawie wyników pomiarów poziomu cynku w surowicy u pacjentów z COVID-19 w naszym szpitalu prawie wszystkie ciężkie przypadki wykazywały subkliniczny lub kliniczny niedobór cynku. Stwierdzono, że przedłużająca się hipocynkemia jest czynnikiem ryzyka ciężkiego przypadku COVID-19. Oceniając związek między poziomem cynku w surowicy a ciężkością pacjentów z COVID-19 za pomocą wieloczynnikowej analizy regresji logistycznej, krytyczną chorobę można przewidzieć na podstawie czułości i fałszywej swoistości krzywej ROC ze wskaźnikiem błędu 10.3% i AUC 94.2% przez tylko dwa czynniki: wartość cynku w surowicy (P = 0.020) i wartość LDH (P = 0.026). |
| 8) | Derwand R i in. „Ambulatoryjni COVID-19: wczesne, oparte na ryzyku leczenie cynkiem oraz niską dawką hydroksychlorochiny i azytromycyny: retrospektywne badanie serii przypadków”. International Journal of Antimicrobial Agents, grudzień 2020, v 56:6. Doi: 1016/j.ijantimicag.2020.106214Do pobrania PDFPodsumowanie: Po 4 dniach (mediana, IQR 3-6, dostępne dla N=66/141) od wystąpienia objawów, 141 pacjentów (mediana wieku 58 lat, IQR 40-67; 73% mężczyźni) otrzymało receptę na potrójną terapię Przez 5 dni. Niezależne publiczne dane referencyjne od 377 potwierdzonych pacjentów z COVID-19 z tej samej społeczności wykorzystano jako nieleczoną kontrolę. 4 ze 141 leczonych pacjentów (2.8%) było hospitalizowanych, co stanowiło istotnie mniej (p<0.001) w porównaniu z 58 z 377 nieleczonych pacjentów (15.4%) (iloraz szans 0.16, 95% CI 0.06-0.5). Jeden pacjent (0.7%) zmarł w grupie leczonej w porównaniu z 13 pacjentami (3.5%) w grupie nieleczonej (iloraz szans 0.2, 95% CI 0.03–1.5; p=0.12). |
| Nazwa terapeuty: KOLCHICYNA | |
| 1) | Tardif JC i in. „Kolchicyna dla leczonych pozaszpitalnie pacjentów z COVID-19 (COLCORONA): randomizowane, podwójnie zaślepione, adaptacyjne, wieloośrodkowe badanie fazy 3 z kontrolą placebo”. Lancet Respir Med. 2021 27 maja; Doi: 10.1016/S2213-2600(21)00222-8Do pobrania PDFPodsumowanie: 2,235 pacjentów zostało losowo przydzielonych do kolchicyny, a 2,253 do placebo. Wśród pacjentów z COVID-19 potwierdzonym PCR, kolchicyna prowadziła do niższego wskaźnika złożonego zgonu lub przyjęcia do szpitala niż placebo. |
| 2) | Scarsi M i in. „Związek między leczeniem kolchicyną a poprawą przeżycia w jednoośrodkowej kohorcie dorosłych hospitalizowanych pacjentów z zapaleniem płuc COVID-19 i zespołem ostrej niewydolności oddechowej”. Ann Rheum Dis. 2020 październik; 79(10): 1286-1289. Doi: 10.1136/annrheumdis-2020-217712Do pobrania PDFPodsumowanie: 140 kolejnych pacjentów hospitalizowanych było leczonych ze standardową opieką (hydroksychlorochina i/lub deksametazon dożylnie; i/lub lopinawir/rytonawir). Porównano ich ze 122 kolejnymi pacjentami hospitalizowanymi leczonymi kolchicyną i standardową opieką (leki przeciwwirusowe odstawiono przed kolchicyną ze względu na potencjalną interakcję). Pacjenci leczeni kolchicyną mieli lepszy wskaźnik przeżycia w porównaniu z SoC po 21 dniach obserwacji (84.2% vs 63.6%). |
| Nazwa terapeuty: BROMHEKSINA | |
| 1) | Ansarin i in. „Wpływ bromheksyny na wyniki kliniczne i śmiertelność u pacjentów z COVID-19: randomizowane badanie kliniczne”. BioImpacts, 2020, 10(4), 209-215. Doi: 10.34172/dzi.2021.30Do pobrania PDFPodsumowanie: Do badania włączono 78 pacjentów o podobnych cechach demograficznych i chorobowych. Stwierdzono istotne zmniejszenie liczby przyjęć na OIT (2 z 39 vs 11 z 39, p=0.006), intubacji (1 z 39 vs 9 z 39, p=0.007) oraz zgonów (0 vs 5, P=0.027) w grupie leczonej bromheksyną w porównaniu z grupą standardową. Żaden pacjent nie został wycofany z badania z powodu działań niepożądanych. |
| 2) | Li i in. „Tabletki chlorowodorku bromheksyny w leczeniu umiarkowanego COVID-19: randomizowane, kontrolowane badanie pilotażowe z otwartą etykietą”. Clin. Przeł. Nauka (2020) 13, 1096–1102. Doi: 10.1111/ct.12881Do pobrania PDFPodsumowanie: Łącznie 18 pacjentów z umiarkowanym COVID-19 zostało losowo przydzielonych do grupy BRH (n = 12) lub grupy kontrolnej (n = 6). Sugerowano przewagę BRH nad placebo w poprawie tomografii komputerowej klatki piersiowej, potrzebie tlenoterapii i częstości wypisów w ciągu 20 dni. |
| 3) | Maggio i in. „Ponowne zastosowanie mukolitycznego środka przeciwkaszlowego i inhibitora proteazy TMPRSS2 bromheksyny do zapobiegania i leczenia infekcji SARS-CoV-2”. Badania farmakologiczne 157 (lipiec 2020) 104837 Doi: 10.1016/j.phrs.2020.104837Podsumowanie: Dane farmakokinetyczne potwierdzają testowanie stosowania bromoheksyny w tym wskazaniu, ponieważ w komórkach nabłonka płuc i oskrzeli może ona osiągać stężenia od 4 do 6 razy wyższe niż te występujące w osoczu, co do zasady wystarczająco wysokie, aby hamować TMPRSS2. |
| 4) | Mareev i in. „Wyniki otwartego, prospektywnego, kontrolowanego badania porównawczego dotyczącego leczenia nowego zakażenia koronawirusem (COVID-19): Bromheksyna Oraz spironolakton do leczenia infekcji wirusowej korony wymagającej hospitalizacji (BISQUIT).” Kardiologii, 2020;60(11). DOI: 10.18087/kardio.2020.11.n1440Angielskie tłumaczenie: https://pubmed.ncbi.nlm.nih.gov/33487145/Do pobrania PDFPodsumowanie: Włączono 103 pacjentów (33 w grupie bromheksyny i spironolaktonu oraz 70 w grupie kontrolnej). Analiza dla całej grupy wykazała istotne statystycznie skrócenie czasu hospitalizacji z 10.4 do 9.0 dni i gorączki z 6.5 do 3.9 dnia. |
| 5) | Michajłow i in. „Profilaktyka chlorowodorku bromheksyny wobec COVID-19 dla personelu medycznego: randomizowane badanie otwarte”. Preprint medRxiv, 29 maja 2021 r. Doi: 10.1101/2021.03.03.21252855Do pobrania PDFPodsumowanie: 25 pracowników służby zdrowia przydzielono do leczenia chlorowodorkiem bromoheksyny (8 mg 3 razy dziennie), a 25 stanowiło grupę kontrolną. Mniej uczestników rozwinęło objawowy COVID-19 w grupie leczonej w porównaniu z grupą kontrolną (0/25 vs 5/25). |
| 6) | Ou i in. „Hamowanie wejścia SARS-CoV-2 za pośrednictwem hydroksychlorochiny jest osłabiane przez TMPRSS2”. PLOS Pathogens, 19 stycznia 2021. Doi: 10.1371/czas.ppat.1009212Do pobrania PDF (ze strony internetowej PLOS)Podsumowanie: Pokazujemy, że kombinacje hydroksychlorochiny i klinicznie przetestowanego inhibitora TMPRSS2 działają razem, aby skutecznie hamować wejście SARS-CoV-2. |
| Nazwa terapeuty: BUDEZONID | |
| 1) | Ramakrishnan S i in. „Wziewny budezonid w leczeniu wczesnego COVID-19 (STOIC): badanie fazy 2, otwarte, randomizowane, kontrolowane”. Lancet Respir Med, 9 kwietnia 2021 r. Doi: 10.1016/ S2213-2600(21)00171-5Do pobrania PDFPodsumowanie: 146 uczestników zostało losowo przydzielonych, 73 do zwykłej opieki i 73 do budezonidu. W populacji zgodnej z protokołem (n=139) pierwszorzędowy punkt końcowy wystąpił u dziesięciu (14%) z 70 uczestników w grupie zwykłej opieki i u jednego (1%) z 69 uczestników w grupie budezonidu. W populacji ITT pierwszorzędowy wynik wystąpił u 11 (15%) uczestników w grupie zwykłej opieki i dwóch (3%) uczestników w grupie budezonidu. Rekonwalescencja kliniczna była o 1 dzień krótsza w grupie budezonidu w porównaniu z grupą otrzymującą zwykłą opiekę (mediana 7 dni w porównaniu z 8). Średni odsetek dni z gorączką w ciągu pierwszych 14 dni był niższy w grupie budezonidu niż w grupie zwykłej opieki (2% w porównaniu do 8%), a odsetek uczestników z gorączką co najmniej 1 dzień był niższy w grupie budezonidu, gdy w porównaniu ze zwykłą grupą opieki. Mniej uczestników losowo przydzielonych do budezonidu miało utrzymujące się objawy w 14. i 28. dniu. |
| Nazwa terapeuty: DEKSAMETAZON | |
| 1) | Tomazini BM i in. „Wpływ deksametazonu na dni życia i bez respiratora u pacjentów z umiarkowanym lub ciężkim zespołem ostrej niewydolności oddechowej i COVID-19 Randomizowane badanie kliniczne CoDEX”. JAMA, 2 września 2020 r. Doi: 10.1001/jama.2020.17021Do pobrania PDFPodsumowanie: W tym randomizowanym badaniu klinicznym, które obejmowało 299 pacjentów, liczba dni żywych i wolnych od wentylacji mechanicznej w ciągu pierwszych 28 dni była znacząco wyższa wśród pacjentów leczonych deksametazonem w połączeniu ze standardową opieką w porównaniu z samą standardową opieką (6.6 dni w porównaniu z 4.0 dniami). ). |
| 2) | Horby P i in. (Współpraca w zakresie odzyskiwania). „Deksametazon u hospitalizowanych pacjentów z COVID-19”. NEJM, 25 lutego 2021. Doi: 10.1056 / NEJMoa2021436Do pobrania PDFPodsumowanie: U pacjentów hospitalizowanych z powodu Covid-19 zastosowanie deksametazonu skutkowało niższą 28-dniową śmiertelnością wśród osób, które podczas randomizacji otrzymywały albo inwazyjną wentylację mechaniczną, albo sam tlen, ale nie wśród osób, które nie otrzymały wspomagania oddechowego. |
| Nazwa terapeuty: PRZECIWCIAŁA MONOKLONALNE | |
| 1) | Verderese JP i in. „Neutralizujące leczenie przeciwciałem monoklonalnym zmniejsza hospitalizację z powodu łagodnej i umiarkowanej choroby koronawirusowej 2019 (COVID-19): doświadczenie w świecie rzeczywistym”. Kliniczne choroby zakaźne, 24 czerwca 2021 r. Doi: 10.1093/cid/ciab579Do pobrania PDFPodsumowanie: 707 potwierdzonych pacjentów z COVID-19 otrzymało NmAb i włączono 1709 historycznych kontroli COVID-19; 553 (78%) otrzymało BAM, 154 (22%) otrzymało REGN-COV2. Pacjenci otrzymujący infuzję NmAb mieli istotnie niższy wskaźnik hospitalizacji (5.8% vs 11.4%, p < 0001), krótszy czas pobytu w szpitalu (średnia 5.2 vs 7.4 dnia; p = 02) i mniej wizyt na SOR w ciągu 30 dni po -index (8.1% vs 12.3%, P = 003) niż w grupie kontrolnej. |
| 2) | O'Brien MP i in. „Podskórna kombinacja przeciwciał REGEN-COV w celu zapobiegania Covid-19”. NEJM, 4 sierpnia 2021 r. Doi: 10.1056 / NEJMoa2109682Do pobrania PDFPodsumowanie: Objawowe zakażenie SARS-CoV-2 rozwinęło się u 11 z 753 uczestników w grupie REGEN-COV (1.5%) i u 59 z 752 uczestników w grupie placebo (7.8%) (redukcja ryzyka względnego [1 minus ryzyko względne] , 81.4%; P<0.001). W tygodniach od 2 do 4 łącznie 2 z 753 uczestników w grupie REGEN-COV (0.3%) i 27 z 752 uczestników w grupie placebo (3.6%) miało objawowe zakażenie SARS-CoV-2 (względne zmniejszenie ryzyka , 92.6%). REGEN-COV zapobiegał również ogólnie objawowym i bezobjawowym infekcjom (względna redukcja ryzyka, 66.4%). Wśród uczestników zakażonych objawami mediana czasu do ustąpienia objawów była o 2 tygodnie krótsza w przypadku REGEN-COV niż w przypadku placebo (odpowiednio 1.2 tygodnia i 3.2 tygodnia), a czas trwania wysokiego miana wirusa (>104 kopii na mililitr) był krótszy (odpowiednio 0.4 tygodnia i 1.3 tygodnia). Nie stwierdzono toksycznych efektów ograniczających dawkę REGEN-COV. |
| Nazwa terapeuty: KWERCETYNA | |
| 1) | Di Pierro F i in. „Możliwe efekty terapeutyczne suplementacji adiuwantem kwercetyny przeciwko wczesnej fazie infekcji COVID-19: badanie prospektywne, randomizowane, kontrolowane i otwarte”. Int J General Med, 8 czerwca 2021. Doi: 10.2147/IJGM.S318720Do pobrania PDFPodsumowanie: Prospektywne, randomizowane, kontrolowane i otwarte badanie. Dzienna dawka 1000 mg QP była badana przez 30 dni u 152 pacjentów ambulatoryjnych z COVID-19 w celu ujawnienia jego działania wspomagającego w leczeniu wczesnych objawów i zapobieganiu ciężkim skutkom choroby. Wyniki wykazały zmniejszenie częstości i długości hospitalizacji, wymagających nieinwazyjnej tlenoterapii, progresji na oddziały intensywnej terapii oraz liczby zgonów. Wyniki potwierdziły również bardzo wysoki profil bezpieczeństwa kwercetyny. |
| Nazwa terapeuty: FLUWOKSAMINA | |
| 1) | Lenze E i in. „Fluwoksamina a placebo i pogorszenie kliniczne u pacjentów ambulatoryjnych z objawowym COVID-19. Randomizowane badanie kliniczne”. JAMA. 2020; 324(22): 2292-2300. Doi: 10.1001 / jama.2020.22760Podsumowanie: W tym randomizowanym badaniu obejmującym 152 dorosłych pacjentów ambulatoryjnych z potwierdzonym COVID-19 i wystąpieniem objawów w ciągu 7 dni, pogorszenie stanu klinicznego wystąpiło u 0 pacjentów leczonych fluwoksaminą w porównaniu do 6 (8.3%) pacjentów otrzymujących placebo przez 15 dni, różnica ta była statystycznie istotny. |
| 2) | Reis G i in. „Wpływ wczesnego leczenia fluwoksaminą na ryzyko opieki w nagłych wypadkach i hospitalizacji wśród pacjentów z COVID-19: randomizowane, platformowe badanie kliniczne TOGETHER”. Lancet Globalne Zdrowie. 27 października 2021 r.; 10(1): E42-E51. Doi: 10.1016/S2214-109X(21)00448-4Podsumowanie: Odsetek pacjentów obserwowanych w nagłych przypadkach COVID-19 przez ponad 6 godzin lub przeniesionych do szpitala trzeciego stopnia z powodu COVID-19 był niższy w grupie fluwoksaminy w porównaniu z placebo (79 [11%] z 741 vs 119 [ 16%] z 756) [. . .] Było 17 zgonów w grupie fluwoksaminy i 25 zgonów w grupie placebo w pierwotnej analizie zamiaru leczenia (iloraz szans [OR] 0, 68% CI: 95–0). Wystąpił jeden zgon w grupie fluwoksaminy i 36 w grupie placebo w populacji zgodnej z protokołem (OR 1; 27% CI 12-0). |
| 3) | Seftel D i in. „Prospektywna kohorta fluwoksaminy do wczesnego leczenia choroby koronawirusowej 19.” Open Forum Infectious Diseases, tom 8, wydanie 2, luty 2021. Doi: 10.1093/ofid/ofab050Pobierz PDFPodsumowanie: Częstość hospitalizacji wyniosła 0% (0 z 65) z fluwoksaminą i 12.5% (6 z 48) z samą obserwacją. Po 14 dniach objawy resztkowe utrzymywały się w 0% (0 z 65) z fluwoksaminą i 60% (29 z 48) z obserwacją. |
| Nazwa terapeuty: PREDNIZON | |
| 1) | Ooi ST i in. „Leki przeciwwirusowe z dodatkowymi kortykosteroidami zapobiegają progresji klinicznej wczesnego zapalenia płuc koronawirusa 2019: retrospektywne badanie kohortowe”. Travel Open Forum Choroby zakaźne, tom 7, wydanie 11, listopad 2020 r., ofaa486. Doi: 10.1093/ofid/ofaa486Do pobrania PDFPodsumowanie: „Połączenie kortykosteroidów i leków przeciwwirusowych wiązało się z niższym ryzykiem progresji klinicznej i inwazyjnej wentylacji mechanicznej lub zgonu we wczesnym zapaleniu płuc COVID-19”. |
| 2) | Fonseca SNS i in. „Ryzyko hospitalizacji pacjentów ambulatoryjnych z Covid-19 leczonych różnymi schematami leczenia w Brazylii: analiza porównawcza”. Travel Med Infect Dis. 2020 listopad-grudzień; 38. Doi: 10.1016 / j.tmaid.2020.101906Do pobrania PDFPodsumowanie: „Zastosowanie hydroksychlorochiny (HCQ), prednizonu lub obu tych substancji znacznie zmniejszyło ryzyko hospitalizacji o 50–60%”. |
| Nazwa terapeuty: AZYTROMYCYNA | |
| 1) | Taieb F i in. „Leczenie hydroksychlorochiną i azytromycyną hospitalizowanych pacjentów zakażonych SARS-CoV-2 w Senegalu od marca do października 2020 r.” J Clin Med, 2021 30 czerwca;10(13):2954. Doi: 3390 / jcm10132954.Pobierać PDFPodsumowanie: Do analizy włączono łącznie 926 pacjentów. Sześćset siedemdziesiąt cztery (674) (72.8%) pacjentów otrzymało kombinację HCQ i AZM. Wyniki wykazały, że odsetek pacjentów wypisanych w dniu 15. był znacząco wyższy u pacjentów otrzymujących HCQ plus AZM (OR: 1.63, IC 95% (1.09-2.43). |
| 2) | Lagier JC i in. „Wyniki 2,111 hospitalizowanych pacjentów z COVID-19 leczonych hydroksychlorochiną / azytromycyną i innymi schematami w Marsylii we Francji: monocentryczna analiza retrospektywna”. IHU-Méditerranée Infection [preprint], 4 czerwca 2021.Pobierz PDFPodsumowanie: Leczenie HCQ-AZ stanowiło niezależny czynnik ochronny przed śmiercią – cynk chronił niezależnie przed śmiercią pacjentów leczonych HCQ-AZ. |
| 3) | Heras E i in. „Czynniki ryzyka śmiertelności związanej z COVID-19 u osób starszych w ośrodku opieki długoterminowej”. European Geriatric Medicine, 27 listopada 2020, v 12, s. 601–607. Doi: 1007 / s41999-020-00432-wDo pobrania PDFPodsumowanie: Wśród 100 pacjentów domów opieki z COVID-19+ w Andorze, wieloczynnikowa analiza regresji logistycznej zidentyfikowała leczenie hydroksychlorochiną i azytromycyną jako niezależny czynnik sprzyjający przeżyciu w porównaniu z brakiem leczenia lub innymi metodami leczenia. |
| 4) | Ly TDA i in. „Wzorzec zakażenia SARS-CoV-2 wśród niesamodzielnych starszych mieszkańców mieszkających w placówkach opieki długoterminowej w Marsylii we Francji, marzec-czerwiec 2020 r.” Int J Antimicrob Agents, grudzień 2020;56(6):106219. Doi: 1016/j.ijantimicag.2020.106219Podsumowanie: Dane od 1,691 starszych mieszkańców i 1,000 członków personelu zostały zebrane retrospektywnie poprzez wywiady z zespołami medycznymi w 24 LTCF i przy użyciu szpitalnych systemów elektronicznej rejestracji stanu zdrowia. 116 (51.4%) pacjentów otrzymało doustną kurację hydroksychlorochiną i azytromycyną (HCQAZM) przez ≥3 dni, a 47 (20.8%) zmarło. W analizie wieloczynnikowej, śmiertelność była dodatnio związana z byciem mężczyzną (30.7% w porównaniu do 14.0%, OR=3.95, p=0.002), w wieku powyżej 85 lat (26.1% w porównaniu z 15.6%, OR=2.43, p =0.041) i otrzymujących tlenoterapię (39.0%, vs. 12.9%, OR=5.16, p<0.001) i ujemnie związany z diagnozą masową (16.9%, vs. 40.5%, OR=0.20, p=0.001) ) i otrzymujących leczenie HCQ-AZM ≥3 dni (15.5%, wobec 26.4%, OR=0.37, p=0.02). |
| 5) | Lauriola M i in. „Wpływ terapii skojarzonej hydroksychlorochiną i azytromycyną na śmiertelność u pacjentów z COVID-19.” Nauka kliniczna i translacyjna, 14 września 2020 r. Doi: 1111/ct.12860Do pobrania PDFStreszczenie: W tym badaniu stwierdziliśmy zmniejszoną śmiertelność wewnątrzszpitalną u pacjentów leczonych kombinacją hydroksychlorochiny i azytromycyny po uwzględnieniu chorób współistniejących. … W wielozmiennej analizie proporcjonalnej regresji hazardu Coxa … stosowanie hydroksychlorochiny + azytromycyny (w porównaniu z brakiem leczenia) (HR 0.265, 95% CI 0.171-0.412, p<0.001) było odwrotnie proporcjonalne [ze zgonem]. |
| 6) | Arshad S i in. „Leczenie hydroksychlorochiną, azytromycyną i kombinacją u pacjentów hospitalizowanych z powodu COVID-19”. Int Jour Inf Dis, 1 lipca 2020 r., 97: 396-403. Doi: 10.1016/j.ijid.2020.06.099Do pobrania PDFPodsumowanie: W tej wieloszpitalnej ocenie, przy kontrolowaniu czynników ryzyka COVID-19, leczenie samą hydroksychlorochiną i w połączeniu z azytromycyną wiązało się ze zmniejszeniem śmiertelności związanej z COVID-19. |
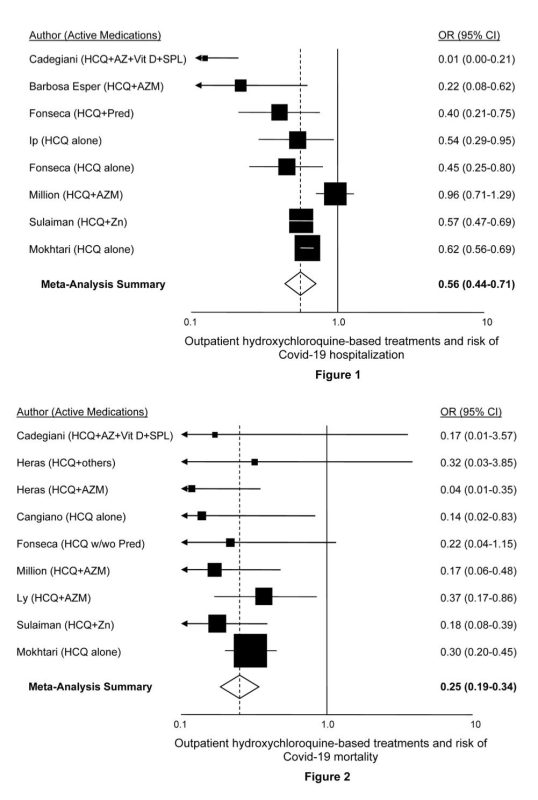
| Nazwa terapeuty: HYDROKSYCHLOROSCHINA (Rysunek 2) | |
| 1) | Risch, Harvey. „Hydroksychlorochina we wczesnym leczeniu pacjentów ambulatoryjnych wysokiego ryzyka COVID-19: dowody dotyczące skuteczności i bezpieczeństwa”. Wersja szósta, zaktualizowana 17 czerwca 2021 r.Pobierz PDFPodsumowanie: Każde badanie wysokiego ryzyka ambulatoryjnego stosowania hydroksychlorochiny (HCQ) wykazało zmniejszenie ryzyka hospitalizacji lub śmiertelności. Metaanaliza wykazuje 40% redukcję hospitalizacji i 75% redukcję śmiertelności. Duże badanie bazy danych obejmujące ponad 900,000 XNUMX starszych pacjentów przyjmujących hydroksychlorochinę nie wykazuje nadmiernej śmiertelności z jakiejkolwiek przyczyny ani nadmiernego występowania śmiertelnych zaburzeń rytmu serca. |
| 2) | Milion M i in. „Wczesne leczenie hydroksychlorochiną i azytromycyną u 10,429 pacjentów ambulatoryjnych z COVID-19: monocentryczne retrospektywne badanie kohortowe”. Zaakceptowano do publikacji, Int J Infect Dis.Download PDFPodsumowanie: kohorta 10,429 19 pacjentów z COVID-60 leczonych HCQ, azytromycyną i innymi lekami. Wśród pacjentów w wieku 1,495 lat i starszych 3 pacjentów leczonych HCQ + azytromycyna przez ponad 520 dni porównano z 3 pacjentami, którzy otrzymywali leki przez mniej niż 0.17 dni lub otrzymywali tylko pojedyncze leki lub nie otrzymywali żadnego z nich. Analiza regresji skorygowanej względem wieku, płci i okresu wykazała, że iloraz szans na śmiertelność wynosi XNUMX. |
| 3) | Mokhtari M i in. „Wyniki kliniczne pacjentów z łagodnym COVID-19 po leczeniu hydroksychlorochiną w warunkach ambulatoryjnych. Int Immunopharmacol, tom 96, lipiec 2021. Doi: 10.1016/j.intimp.2021.107636Do pobrania PDFPodsumowanie: Wieloośrodkowe, populacyjne, krajowe, retrospektywne badanie kohortowe obejmujące 28,759 19 dorosłych z łagodnym COVID-7 obserwowanymi w ciągu 2020 dni od wystąpienia objawów między marcem a wrześniem 38 r. w Iranie. Leczenie HCQ wiązało się z 70% redukcją ryzyka hospitalizacji i XNUMX% redukcją ryzyka zgonu, przy czym oba te czynniki były wysoce istotne statystycznie. |
| 4) | Barbosa Esper i in. „Empiryczne leczenie hydroksychlorochiną i azytromycyną w przypadku podejrzenia COVID-19 obserwowane przez telemedycynę”. 15 kwietnia 2020 r. Dostęp 30 kwietnia 2020 r. Pobieranie PDFPodsumowanie: Mimo że nasilenie objawów i chorób współistniejących było znacznie większe u leczonych pacjentów niż w grupie kontrolnej, potrzeba hospitalizacji była znacznie niższa wśród osób otrzymujących hydroksychlorochinę: 1.2% u pacjentów rozpoczynających leczenie przed 7 dniem objawów i 3.2% u pacjentów rozpoczynających leczenie po 7 dniu, w porównaniu z 5.4% dla kontroli. U 412 leczonych pacjentów nie zgłoszono żadnych zaburzeń rytmu serca. |
| 5) | Szente Fonseca SN i in. „Ryzyko hospitalizacji pacjentów ambulatoryjnych z Covid-19 leczonych różnymi schematami leczenia w Brazylii: analiza porównawcza”. Travel Med Infect Dis 2020;38:101906. Doi: 10.1016 / j.tmaid.2020.101906Do pobrania PDFPodsumowanie: Badanie 717 przebadanych pacjentów z objawami w wieku powyżej 40 lat, średnio 51 lat, zgłaszających się między 11 maja a 3 czerwca 2020 r. w Brazylii. Po uwzględnieniu wieku, płci, duszności przy wystąpieniu, otyłości, cukrzycy i chorób serca, zastosowanie zarówno HCQ, jak i prednizonu łącznie wiązało się z ilorazem szans hospitalizacji wynoszącym 0.40; użycie samego HCQ, iloraz szans=0.45; i stosowanie tylko prednizonu, iloraz szans=0.51. |
| 6) | Ip A i in. „Hydroksychlorochina w leczeniu pacjentów ambulatoryjnych z łagodnie objawowym COVID-19: wieloośrodkowe badanie obserwacyjne. BMC Infect Dis 2021;21:72. Doi: 10.1186 / s12879-021-05773-wDo pobrania PDFPodsumowanie: W okresie od 1 marca do 22 kwietnia 2020 r. zidentyfikowano 1,274 pacjentów z nieprzyjętymi wizytami ER i potwierdzono zakażenie SARS-CoV-2 za pomocą testów PCR. 97 otrzymało recepty na lub rozpoczęło przyjmowanie HCQ, a spośród pozostałych 1,177 970 wskaźnik skłonności dopasowany był do wieku, zmiennych demograficznych i szeregu czynników współwystępujących, prezentujących objawy, wskaźniki nasilenia choroby, wyjściowe testy laboratoryjne i wizytę w ER. i czasy kontynuacji. Ponad trzy czwarte badanych miało choroby współistniejące lub było w wieku powyżej 60 lat, co czyni je wysokim ryzykiem. W dopasowanej analizie wieloczynnikowej leczenie HCQ istotnie zmniejszyło ryzyko hospitalizacji o 47%. |
| 7) | Ly TDA i in. „Wzorzec zakażenia SARS-CoV-2 wśród niesamodzielnych starszych mieszkańców mieszkających w placówkach opieki długoterminowej w Marsylii we Francji, marzec-czerwiec 2020 r.” Int J Środki przeciwdrobnoustrojowe 2020;56(6):106219. Doi: 10.1016/j.ijantimicag.2020.106219Do pobrania PDFPodsumowanie: Badanie 23 domów opieki w Marsylii we Francji, w których spośród 226 zarażonych mieszkańców 37 wykryto z powodu objawów COVID-19, a 189 w wyniku masowych badań przesiewowych. W analizie wieloczynnikowej skorygowanej o płeć, wiek, zastosowanie tlenoterapii i sposób wykrywania (objawy vs badanie przesiewowe), otrzymywanie HCQ + azytromycyna przez co najmniej trzy dni wiązało się z 63% zmniejszeniem ryzyka zgonu. |
| 8) | Heras E i in. „Czynniki ryzyka śmiertelności związanej z COVID-19 u osób starszych w ośrodku opieki długoterminowej”. Eur Geriatr Med 2021;12(3):601-607. Doi: 10.1007 / s41999-020-00432-wDo pobrania PDFPodsumowanie: W badaniu zidentyfikowano 100 pacjentów z COVID-19 potwierdzonymi metodą PCR, mediana wieku 85 lat, którzy otrzymywali HCQ + azytromycynę, HCQ z innymi antybiotykami, takimi jak beta-laktamy lub rodzaje chinolonów, lub same inne antybiotyki. W wieloczynnikowej analizie śmiertelności skorygowanej o ryzyko, leczenie HCQ + azytromycyna w porównaniu z innymi antybiotykami miało OR=0.044; leczenie HCQ + inne antybiotyki w porównaniu z samymi innymi antybiotykami miało OR=0.32. |
| 9) | Cangiano B i in. „Śmiertelność we włoskim domu opieki podczas pandemii COVID-19: korelacja z płcią, wiekiem, ADL, suplementacją witaminy D i ograniczeniami testów diagnostycznych”. Starzenie się 2020;12. Doi: 10.18632/starzenie.202307Do pobrania PDFPodsumowanie: Dziewięćdziesiąt osiem ze 157 mieszkańców domu opieki w Mediolanie we Włoszech, średnio w wieku 90 lat, uzyskało pozytywny wynik testu na SARS-CoV-2. W logistycznych modelach regresji skorygowanych o wiek, płeć, wskaźnik Barthel i BMI, otrzymanie HCQ wiązało się z 7-krotnie mniejszą śmiertelnością. |
| 10) | Sulaiman T i in. „Wpływ wczesnej terapii opartej na hydroksychlorochinie u pacjentów z COVID-19 w warunkach ambulatoryjnych: ogólnokrajowe prospektywne badanie kohortowe”. Preprinty 2020. Doi: 10.1101/2020.09.09.20184143Do pobrania PDFPodsumowanie: Około 8,000 łagodnych i umiarkowanych przypadków COVID-19 z dodatnim wynikiem PCR, przedstawionych w krajowych przychodniach leczenia ambulatoryjnego w Arabii Saudyjskiej w dniach 5-26 czerwca 2020 r., zostało zrekrutowanych do rekrutacji. Pacjenci leczeni i kontrolni byli porównywalni pod względem wieku, płci i dziewięciu zgłoszonych chorób współistniejących. W wieloczynnikowym modelowaniu dostosowanym do wieku, płci i chorób współistniejących, otrzymanie HCQ zmniejszyło śmiertelność 3-krotnie, podczas gdy nastąpiło 5-krotne zmniejszenie śmiertelności przy leczeniu HCQ + cynkiem w porównaniu z samym cynkiem. |
| 11) | Cadegiani, FA i in. „Wczesna terapia COVID-19 z azytromycyną plus nitazoksanidem, iwermektyną lub hydroksychlorochiną w warunkach ambulatoryjnych znacznie zmniejszyła objawy w porównaniu ze znanymi wynikami u nieleczonych pacjentów”. Nowe mikroby i nowe infekcje, 7 lipca 2021 r. Doi: 1016/j.nmni.2021.100915Do pobrania PDFPodsumowanie: W sumie 159 pacjentów było leczonych HCQ i uczestniczyło 137 osób z grupy kontrolnej. Wśród pacjentów HCQ nie było hospitalizacji ani zgonów, podczas gdy 27 pacjentów z grupy kontrolnej było hospitalizowanych, a 2 zmarło. |
Rycina 1: Badania nad iwermektyną w leczeniu ambulatoryjnym
Rysunek 2: Badania nad hydroksychlorochiną jako leczeniem ambulatoryjnym
Opublikowane pod a Creative Commons Uznanie autorstwa 4.0 Licencja międzynarodowa
W przypadku przedruków ustaw link kanoniczny z powrotem na oryginał Instytut Brownstone Artykuł i autor.









