Wśród osób narażonych na COVID-19, osoby w wieku 70 lat mają mniej więcej dwa razy większą śmiertelność niż osoby w wieku 60 lat, dziesięciokrotnie większą śmiertelność osób w wieku 10 lat, 50 razy więcej osób w wieku 40 lat, 40 razy większą niż osoby w wieku 100 lat, 30 razy więcej niż w wieku 300 lat i śmiertelność ponad 20 razy wyższa niż wśród dzieci. Ponieważ COVID-3000 działa w sposób ściśle związany z wiekiem, obowiązkowe środki zaradcze muszą być również dostosowane do wieku. Jeśli nie, niepotrzebnie straci życie.
Aby określić skuteczne środki zaradcze zdrowia publicznego przeciwko COVID-19, ważne jest poznanie charakterystyki populacji epidemii [1]. Powszechnie donosi się, że śmiertelność wśród osób zdiagnozowanych i hospitalizowanych jest wyższa w starszych grupach wiekowych [2, 3], ale dla określenia działań w zakresie zdrowia publicznego najważniejsze jest śmiertelność wśród osób narażonych lub zakażonych. Szacunki bezwzględnego ryzyka na tym etapie epidemii są niepewne ze względu na bezobjawowe osoby zakażone [4] i ograniczone badania populacyjne [1], ale przy rozsądnych założeniach dotyczących narażenia możliwe jest uzyskanie przybliżonych szacunków względnego ryzyka w różnym wieku grup, jak również górne granice bezwzględnego ryzyka.
Rozważamy dwa alternatywne scenariusze narażenia na wczesnych etapach wybuchu epidemii w Wuhan, przed jakimkolwiek zdystansowaniem społecznym. W scenariuszu A prawdopodobieństwo narażenia było równe we wszystkich grupach wiekowych. W scenariuszu B osoby w wieku poniżej 70 lat miały dwukrotnie większą ekspozycję w porównaniu z osobami w wieku 70-79 lat, które z kolei miały dwukrotnie większą ekspozycję niż osoby w wieku 80 lat i starsze. Prawda prawdopodobnie leży gdzieś pomiędzy tymi dwoma scenariuszami.
Wykorzystując dane z Wuhan dotyczące względnego ryzyka diagnozy COVID-19 po ekspozycji (RRC|E) i krajowe chińskie dane dotyczące względnego ryzyka zgonu po diagnozie (RRD|C) [2], szacunkowe względne ryzyko zgonu wśród tych narażony jest RR = RRC|E x RRD|C. Dane z Wuhan lepiej odzwierciedlają przedspołeczną fazę epidemii, podczas gdy chińskie dane dotyczące śmiertelności zwiększają wielkość próby zdiagnozowanych osób, generując bardziej wiarygodne szacunki.
Biorąc pod uwagę wiek 70-79 lat jako punkt odniesienia, względne ryzyko śmiertelności pokazano w Tabeli 1. W przypadku osób narażonych na COVID-19, osoby w wieku 70 lat mają mniej więcej dwukrotnie wyższą śmiertelność niż osoby w wieku 60 lat, 10 razy więcej niż osoby w wieku 50, 40 lat. razy więcej niż 40-latkowie, 100 razy więcej niż 30-latkowie, 300 razy więcej niż 20-latkowie i śmiertelność ponad 3000 razy wyższa niż wśród dzieci. W scenariuszu B, przy wyższym narażeniu młodych, różnice wiekowe są jeszcze większe.
W Stanach Zjednoczonych dystans społeczny pojawił się wcześnie, a ponieważ emerytom łatwiej jest pozostać w domu, prawdopodobnie osoby starsze były znacznie mniej narażone. Mimo to wśród starszej populacji występuje wyższy odsetek zdiagnozowanych przypadków [5]. Oznacza to, że dane z USA są zgodne z danymi z Chin.
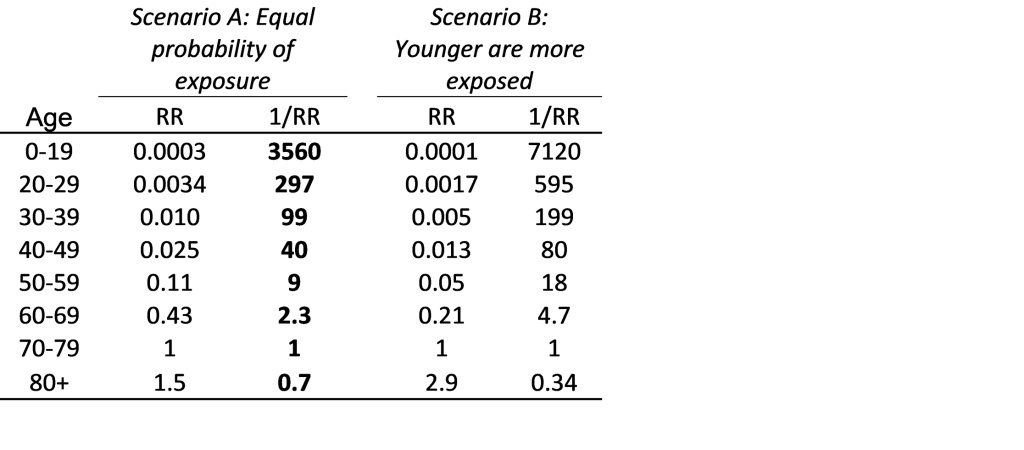
Tabela 1: Względne ryzyko (RR) śmiertelności związanej z COVID-19 według grup wiekowych. W scenariuszu A zakłada się, że przedspołeczne zdystansowanie prawdopodobieństwo narażenia jest równe we wszystkich grupach wiekowych. W scenariuszu B zakłada się, że jest dwukrotnie wyższy dla osób w wieku <70 lat io połowę niższy dla osób w wieku >80 lat, w porównaniu z osobami w wieku 70-79 lat.
Ponieważ 1/RR wynosi około 100 dla osób w wieku 30-39 lat, ekspozycja tylko 1,000 osób w wieku 70 lat doprowadziłaby do takiej samej liczby zgonów, jak ekspozycja 100,000 30 osób w wieku 19 lat. Innymi słowy, aby uniknąć tej samej stałej liczby zgonów, należy zapobiec ekspozycji na COVID-1,000 70 osób w wieku 10,000 lat, 50 40,000 osób w wieku 40 lat, 100,000 30 osób w wieku 300,000 lat, 20 3.5 osób w wieku 3.5 lat lub 100,000 30 w wieku 1,000 lat, czyli 70 miliona dzieci. Zapobieganie narażeniu 79 miliona dzieci lub XNUMX XNUMX osób w wieku XNUMX lat jest praktycznie, logistycznie i finansowo trudniejsze niż zapobieganie narażeniu XNUMX osób w wieku XNUMX-XNUMX lat.
Urzędnicy państwowi postąpiliby mądrze, aby wykorzystać te bardzo różne wskaźniki śmiertelności według wieku, opracowując środki zaradcze COVID-19, przy jednoczesnym utrzymaniu podstawowych usług społecznych. Niezależnie od tego, czy obowiązkowe środki zaradcze zostaną zintensyfikowane, przekalibrowane lub stopniowo złagodzone w przyszłości, środki ukierunkowane na wiek powinny być częścią strategii. W przeciwnym razie nastąpi niepotrzebna śmiertelność, obciążenie szpitali i zakłócenia gospodarcze. Środki zaradcze skierowane konkretnie do osób starszych nie tylko ich ochronią, ale także uwolnią zasoby opieki zdrowotnej dla tych młodszych ludzi, którzy potrzebują opieki szpitalnej.
Do tej pory większość nakazanych przez rząd środków łagodzących była albo neutralna pod względem wieku, na przykład zamykanie restauracji, albo była skierowana do ludzi młodych i w średnim wieku, na przykład zamykanie szkół i biur. Potrzebne jest bardziej odpowiednie podejście ukierunkowane na wiek. Podobnie jak niektóre puby zakazują klientom w wieku poniżej 21 lat, urzędnicy państwowi mogą ustalić tymczasowe górne limity wieku, powiedzmy 50, 60 lub 65 lat, w przypadku odwiedzania lub pracy w restauracjach, sklepach, biurach, lotniskach i innych miejscach publicznych. Tak więc, na przykład, podczas gdy wszyscy ponad 60-letni kasjerzy supermarketów, pracownicy stacji benzynowych, policjanci, pracownicy poczty, śmieciarze i kierowcy autobusów powinni zostać w domu, ich młodsi koledzy powinni dalej pracować, w razie potrzeby przyjmując dodatkowe zmiany.
Środki zaradcze muszą uwzględniać nie tylko ryzyko względne, ale także ryzyko bezwzględne. Wśród zdiagnozowanych przypadków w wieku 70-79 lat, wskaźnik śmiertelności w Chinach wynosił 1 na 25. [2] Ich bezwzględne ryzyko zgonu w przypadku zwykłego narażenia jest wtedy mniejsze, chociaż nie wiemy, o ile mniej. Po przeliczeniu na inne grupy wiekowe, przy użyciu danych z Tabeli 1, bezwzględne oszacowanie punktu ryzyka śmierci wśród osób narażonych wynosi mniej niż 1 na 25×3560=89,000 1 dla dzieci, mniej niż 7,500 na 20 dla osób w wieku 29-1 lat, mniej niż 2,500 na 30 osób w wieku 39-1 lat, mniej niż 1,000 na 40 osób w wieku 49-1 lat, mniej niż 230 na 50 osób w wieku 59-1 lat, mniej niż 58 na 60 lat w wieku 69-1 lat, mniej niż 25 na 70 lat w przypadku wieku 79-1 i mniej niż 17 na 80 osób w grupie wiekowej 3+. Te liczby dla osób narażonych są bardziej korzystne, ale podobne do ostatnich szacunków śmiertelności dla osób zakażonych [1]. Aby umieścić te górne granice w kontekście, górne granice dla dzieci i młodych dorosłych są niższe niż wskaźnik śmiertelności niemowląt w USA wynoszący 170 na 1 lub roczny wskaźnik umieralności dzieci wynoszący około 6,000 na 6 [XNUMX]. Z drugiej strony, w przypadku starszych grup wiekowych górne granice współczynników umieralności są zawrotnie wysokie.
Wybuchy chorób zakaźnych miały miejsce na przestrzeni dziejów i będą się pojawiać nadal, wspomagane przez urbanizację i podróże na duże odległości. Zdolność do zabijania COVID-19 i jego szybkie rozprzestrzenianie się sprawiają, że jest on groźnym wrogiem, którego nie można powstrzymać, dopóki nie zostanie osiągnięta odporność na stado. Podobnie jak na wojnie, musimy wykorzystać cechy wroga, aby pokonać go jak najmniejszą liczbą ofiar. Ponieważ COVID-19 działa w sposób ściśle związany z wiekiem, obowiązkowe środki zaradcze muszą być również dostosowane do wieku. Jeśli nie, niepotrzebnie straci życie.
Martin Kulldorff, biostatystyk, profesor medycyny, Harvard Medical School, Boston
Referencje
[1] M. Lipsitch, DL Swerdlow i L. Finelli, „Definiowanie epidemiologii Covid-19 — potrzebne badania” New England Journal of Medicine, tom. 382, s. 1194-1196, 2020.
[2] JT Wu, K. Leung, M. Bushman, N. Kishore, R. Niehus, PM zm. Salazar, BJ Cowling, M. Lipsitch i GM Leung, „Oszacowanie klinicznej ciężkości COVID-19 na podstawie dynamiki transmisji w Wuhan w Chinach” Medycyna przyrodnicza, s. 1–5, 2020.
[3] R. Verity, LC Okell, I. Dorigatti, P. Winskill, C. Whittaker, N. Imai, G. Cuomo-Dannenburg och etal, „Szacunki ciężkości choroby koronawirusowej 2019: analiza oparta na modelu, ” Choroby zakaźne lancetów, 2020.
[4] R. Li, S. Pei, B. Chen, Y. Song, T. Zhang, W. Yang i J. Shaman, „Istotna nieudokumentowana infekcja ułatwia szybkie rozprzestrzenianie się nowego koronawirusa (SARS-CoV2)”, Nauka, nr 16 marca 2020 r.
[5] CDC COVID-19 Response Team, „Ciężkie wyniki wśród pacjentów z chorobą koronawirusową 2019 (COVID-19) — Stany Zjednoczone, 12 lutego–16 marca 2020 r.” Tygodniowy raport zachorowalności i śmiertelności, tom. 69, nr 12, s. 343-346, 2020.
[6] SL Murphy, J. Xu, KD Kochanek i E. Arias, „Śmiertelność w Stanach Zjednoczonych, 2017”, National Center for Health Statistics, Hyattsville, MD, USA., 2018.
Pierwotnie opublikowany w LinkedIn
Opublikowane pod a Creative Commons Uznanie autorstwa 4.0 Licencja międzynarodowa
W przypadku przedruków ustaw link kanoniczny z powrotem na oryginał Instytut Brownstone Artykuł i autor.









